祝贺市一妇幼荣获省级奖项!多学科联手做好优生优育的“守门员”
时间:2023-07-04 作者: 浏览次数:2147
喜报连连,再创佳绩

惠州市第一妇幼保健院在
广东省医学会第七次产前诊断学
学术会议MDT竞赛中
获得优胜奖
获奖案例
2022年苏女士因“高龄、不良孕产史”就诊于本院医学遗传与产前诊断科,此时苏女士已有过两次不良孕产史(1次生化妊娠、1次25+周死胎),经详细的遗传咨询后,选择行羊膜腔穿刺术,检测结果未见异常。
好事多磨,随后苏女士21+周大排畸时超声发现胎儿局部肠管扩张,扩张范围达53*18mm,考虑肠道梗阻可能性大,前置胎盘状态。
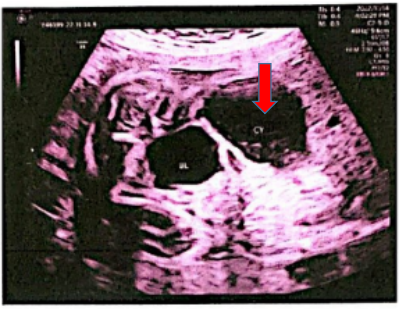
红色箭头可见膀胱上方一囊性占位
胎儿超声发现结构的异常,我们进一步加做羊水医学外显子测序未检测到与临床表型相关的明确致病变异。但是随后的超声监测中,胎儿下腹部的囊性占位越来越大,到29+周时,达到了75x33mm,上级医院会诊MRI提示:胎儿中下腹部膀胱右上方囊性占位,囊壁稍厚,病灶边界清晰,病灶左缘可见肠管推移改变。
肠重复畸形?大网膜囊肿?盆腔囊肿?此时已到了孕晚期,为了进一步给予孕妇继续妊娠的信心以及明确产前、产时及产后的治疗流程,产前诊断科联合超声科、产科、小儿外科以及病理科进行了胎儿MDT,有计划、有规范地为孕妇及家属提了最科学的诊疗建议。
什么是MDT
胎儿多学科会诊(Multi-Disciplinary Team,MDT)主要是针对胎儿疾病的处理,这个过程包括产前诊断、遗传咨询、预后判断、分娩评估、手术干预、患儿随访等多个环节,不同疾病涉及不同专业,包括产科、小儿内科、小儿外科、小儿ICU、超声影像、核磁影像、遗传学、皮肤科及其他专业学科。胎儿结构畸形的早期诊断和治疗涉及到多学科会诊协作,加强产科、儿外科、超声科和遗传病学等学科之间的相互交流,提高胎儿结构畸形的诊断率和救治率,是相关学科的共同目标。

本次胎儿MDT由医学遗传与产前诊断科主任医师陈剑虹主持,超声科主任医师杨莉芬、产科主任医师江碧薇、小儿外科副主任医师樊亮以及病理科主任医师刘镜文受邀参与本次MDT。团队专家根据各自的专业知识结合胎儿的实际临床表现讨论并给出了相关的建议:01
胎儿腹部囊性病变相对常见,发病率为1/1000,大多数产前诊断的胎儿腹部囊肿起源于卵巢。虽然多数在出生前消失,但当囊肿在出生后持续存在时近四分之三需要手术干预。肠源性囊肿更难以产前诊断,通常需要手术治疗。
该病例结合目前影像学结果,暂时考虑与遗传学病因相关性不大,告知检测局限性;目前胎儿各项生长发育指标良好,建议继续妊娠,但胎儿腹腔包块进行性增大,需定期超声监测(3~4周),警惕出现扭转、囊内出血、坏死等情况。
02
超声提示胎儿腹腔囊肿,检查时应多方位扫描,观察囊肿与周围脏器(肝脏、胆囊、肠管、膀胱等)的关系,尽量明确来源,该病例为女胎,结合近期胎儿超声及MRI结果,囊肿为单发,边界清,囊壁厚,似与结肠相通,可推动,考虑消化道来源可能性大。
03
孕妇为高龄初产妇,有过中孕死胎史,需按高危妊娠严密监测孕期情况,定期高危产科产检。晚孕期彩超提示胎盘前置状态,需注意孕妇胎盘情况,避免早产。建议本院分娩,分娩方式按产科情况决定,分娩时请新生儿科协助新生儿处理。
04
目前影像资料提示胎儿腹腔囊性占位,考虑消化道来源可能性大,其中肠系膜囊肿、肠重复畸形的可能性最大,但不排除其存在的可能性。
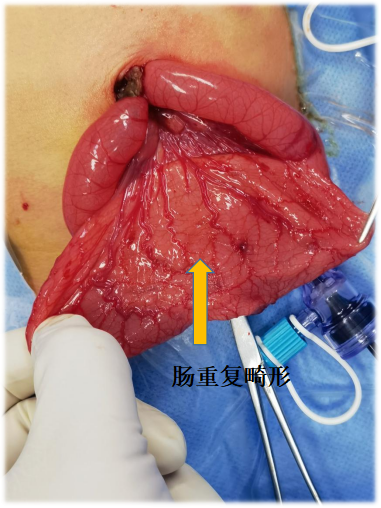
图片稍有不适,请谨慎查看
大部分胎儿腹部囊肿的围产结局较好,绝大部分胎儿腹部囊肿均可妊娠至出生,该病例腹腔囊性包块较大,建议出生后转新生儿科监护,再根据情况决定是否手术或保守治疗。出生后如手术治疗,可切除样本行病理检查以明确性质及来源。
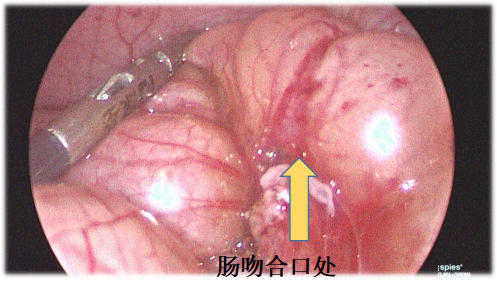
图片稍有不适,请谨慎查看
经过MDT后,孕妇及家属决定继续妊娠,并于39+3周,剖宫产一女婴,Apgar评分9-10-10,出生体重4.1kg。出生后2天在气管插管全麻下行腹腔镜下腹腔占位探查术,术中探查见距离回盲部约50cm处,小肠壁一囊性肿物约10cmX10cmX8cm,内涵黄色液体,余小肠及系膜均正常。减压后经脐部戳孔脱出,切除相应病变肠段约10cm,行小肠端端吻合,手术顺利。术后病理提示符合肠重复。新生儿于术后8天即出院,目前已3+月龄,生长发育符合月龄,手术切口基本无痕,反应好,在本院儿保科及小儿外科定期复查。患者目前
惠州第一妇幼保健院胎儿医学多学科会诊团队是由医学遗传与产前诊断科、产科、超声科、新生儿科、NICU、小儿外科等多学科专家共同组建。旨在为准父母和胎儿提供全面准确的风险评估预后及产后干预治疗方案,为产前发现的非严重致残致死性、出生后有手术治疗或干预方法的异常胎儿的家庭提供一站式专家团队服务,通过对胎儿进行全面、专业的会诊并进行预后分析,使胎儿家庭得到最合理的的医学处理意见及追踪随访,为优生优育保驾护航。

 粤公网安备
粤公网安备 
